بر اساس تعاریف استانداردهای بینالمللی (تعریف داخل پرانتز کوششی برای بیان عبارتی قابل فهمتر است!)
استریلیزاسیون: فرآیند تأیید شدۀ مورد استفاده برای عاری ساختن محصول از میکروارگانیسمهای زیستپذیر (کشتن یا وارد آوردن آسیب غیرقابل برگشت به تمامی میکروارگانیسمهای زنده)
استریل: وضعیتی که در آن، تجهیزات پزشکی عاری از میکروارگانیسمهای زنده هستند (با احتمال 1 به 1،000،000)
مقدار D: زمان مواجهۀ مورد نیاز تحت مجموعهای از شرایط تعریف شده برای ایجاد کاهش 1 لگاریتمی یا 90 درصدی جمعیت میکروارگانیسمی خاص (مقدار D یا زمان کاهش دهدهی، زمان مورد نیاز برای کاهش جمعیت میکروارگانیسمی خاص در سطح یک لگاریتم متناظر با نرخ غیرفعالسازی 90 درصدی بر حسب دقیقه است).
مقدار z: تغییر درجۀ حرارت بر حسب کلوین (K) مورد نیاز برای دستیابی به تغییر ده برابری سرعت غیرفعالسازی میکروبی، توسط فرآیند ضدعفونی حرارتی مرطوب (مقدار z، تغییر درجۀ حرارت بر حسب درجۀ سانتیگراد مورد نیاز برای ایجاد تغییر 10 برابری در مقدار D یک ارگانیسم را نشان میدهد. z، نشانگر رابطۀ بین دما و غیرفعال شدن میکروبی است که بر حسب کلوین (K) یا درجۀ سانتیگراد بیان میشود).
SAL: سطح تضمین استریل بودن که به عنوان احتمال بقای یک میکروارگانیسم، پس از قرار گرفتن در معرض فرآیند استریلیزاسیون بیان میشود. معمولاً به SAL 1 به 1،000،000 (6-10) نیاز است.
اسپورها: شکل بقای گونههای باکتریایی خاص (باکتریهای تشکیل دهندۀ اسپور)
بخار: آب گازی
بخار تحت فشار: بخار تحت فشار بالاتر از فشار اتمسفر (> 1 بار)
بخار اشباع: بخار آب در حالت تعادل بین چگالش و تبخیر (بخار با حداکثر محتوای آب)
بخار ابَرگرما دیده: بخار آبی که دمای آن بالاتر از نقطۀ جوش آب در فشار مربوطه است.
اتوکلاو: دستگاه استریلکننده با بخار، اما این اصطلاح معمولاً برای استریلکنندههای تجهیزات پزشکی استفاده نمیشود (اتوکلاو آزمایشگاهی یا زباله).
زمان تعادل: دورۀ سپری شده بین رسیدن به دمای استریلیزاسیون در نقطۀ اندازهگیری مرجع و رسیدن به دمای استریلیزاسیون در تمامی نقاط داخل بار.
ماژول استریلیزاسیون: متوازیالسطوح مستطیلی با ابعاد 300 میلیمتر (ارتفاع) × 600 میلیمتر (طول) × 300 میلیمتر (عرض). (در نتیجه، StU دارای حجم 54 لیتری است.)
بستۀ تست استاندارد: بستۀ موارد شستنی، شامل: حولههای نخی با ابعاد 22 × 30 × 25 سانتیمتر، طبق استاندارد EN 285.
گاز غیرقابل چگالش: هوا و سایر گازهایی که در شرایط استریلیزاسیون با بخار متراکم نمیشوند.
دمای مطلق: مقیاس دمای مبتنی بر نقطۀ صفر مطلق (0،00 کلوین= 273.15- درجۀ سانتیگراد).
سیستم مانع استریل: حداقلترین پیکربندی بستهبندی و فراهمکنندۀ مانع میکروبی که امکان ارائۀ آسپتیک واحد محصول در محل استفاده را فراهم میکند.
«محموله»: مقدار کالا یا مواد تولید شده در یک دورۀ تولید واحد (در این زمینه، اصطلاح «محموله» به کل مجموعه – لوازم استریل چیده شده در یک بار دستگاه استریلکننده اشاره دارد که در معرض شرایط یکسانی قرار گرفته و بنابراین میتوان نتیجۀ استریلیزاسیون مشابهی را برای آنها انتظار داشت).
اعتبارسنجی: رویهای مستند برای به دست آوردن، ثبت و تفسیر نتایج مورد نیاز برای اثبات این نکته که؛ فرآیند به طور مداوم به ایجاد محصولی منطبق با مشخصات از پیش تعیین شده منجر میشود (در این زمینه؛ اصطلاح اعتبارسنجی برای فراهم کردن مدرکی مستند از اثربخشی مداوم فرآیند پردازش مجدد، تحت شرایط عملیاتی حاکم در محل نصب، با استفاده از اجزای مورد استفاده در رویۀ معمول در بستهبندی مربوطه و با بارهای مرجع مورد استفاده بهکار میرود. یعنی؛ تولید دستگاهها و تجهیزات تمیز، ضدعفونی شده یا استریل).
کنترل معمول: تستهایی که کاربر باید برای تضمین اثربخشی و تکرارپذیری مداوم فرآیندهای پردازش مجدد انجام دهد.
مقدمه
تجهیزات پزشکی نفودکننده به پوست یا مخاط؛ در تماس با زخمها یا مورد استفاده برای خون، فرآوردههای خونی و سایر فرآوردههای دارویی استریل باید به هنگام استفاده استریل باشند (این تجهیزات پزشکی بر اساس مقررات «مؤسسۀ رابرت کخ»به عنوان موارد بحرانی طبقهبندی میشوند).
با این حال، تنها با درجۀ خاصی از احتمال، میتوان ادعای عاری بودن یک شیء از میکروارگانیسمهای زنده (یعنی استریل بودن) را داشت.
تعریف استاندارد 556 اروپا (EN) از تجهیزات پزشکی استریل بر مبنای «فارماکوپه» اروپا است: «در صورتی میتوان شیئی را استریل دانست که ارزش نظری نیافتن بیش از یک میکروارگانیسم زنده در 106 × 1 (یک میلیون) واحد استریل شده بر روی محصول نهایی تضمین شده باشد.»
بر این اساس، هدف استریلیزاسیون، دستیابی به سطح تضمین استریل بودن (SAL) 10-6 است.
استریلیزاسیون، یکی از مراحل مورد استفاده برای پردازش یا پردازش مجدد تجهیزات پزشکی است. مراحل دیگر پردازش مجدد، پاکسازی و ضدعفونی هستند. این اقدامات «آلودگیزدایی»، به دنبال کاهش تعداد میکروبها به سطحی هستند که قبل از استریلیزاسیون میتوان بار میکروبی میکروارگانیسمهای مقاوم در برابر حرارت (با مقدار D121 درجۀ سانتیگراد 2.5 دقیقه ← به ادامۀ متن رجوع کنید) موجود بر روی منابع را ± صفر در نظر گرفت. دستیابی به SAL 10-6 ، مستلزم آن است که فرآیند استریلیزاسیون، تعداد میکروب میکروارگانیسمهای مقاوم در برابر حرارت را تا 6 مرتبه بزرگی (6 سطح لگاریتمی) کاهش دهد. (شکل 3 را نیز ببینید).
پارامترهای مشخصه برای محاسبۀ اثربخشی فرآیند استریلیزاسیون حرارتی (اطلاعات زمینهای)
میتوان اثربخشی فرآیند استریلیزاسیون را بر اساس پارامترهای خاصی، محاسبه و ارزیابی کرد که به طور تجربی شناسایی شدهاند. همچنین، میتوان این اثربخشی برای زمان استریلیزاسیون شناسایی شدۀ T، زمان نگهداری مربوطۀ Z(T) را به صورت زیر محاسبه کرد:
Z(T) = n * D(T)
با D(T) = 10 (121 °C-T)/z * D (121 °C).
که در آن:
N (کاهش میکروبی مطلوب) = 6،
D (121 ° C) = 5/2 دقیقه و
Z = 8 K (برای محدودۀ دمایی تا 128 درجۀ سانتیگراد).
متغیرهای مشخصۀ مورد استفاده در اینجا، عمدتاً مقادیر D و مقادیر z ویژۀ میکروبی و فرآیند هستند.
مقدار D
مقدار D: مقدار D (زمان کاهش دهدهی)، زمان مورد نیاز برای کاهش جمعیت یک میکروارگانیسم خاص به میزان یک سطح لگاریتمی در دمای معین متناظر با نرخ غیرفعالسازی 90٪ بر حسب دقیقه است.
میتوان مقدار D را از منحنی بقای شناسایی شده به لحاظ تجربی یا از معادله بهدست آورد.
به عنوان مثال: اسپورهای Geobacillus stearothermophilus، در دمای 121 درجۀ سانتیگراد، دارای مقدار D حدود 5/1 تا 5/2 دقیقه هستند و مقدار D در دمای 115 درجۀ سانتیگراد تقریباً 18 دقیقه است.
مقدار z
مقدار z، تغییر درجۀ حرارت مورد نیاز برای ایجاد تغییر 10 برابری در مقدار D ارگانیسم بر حسب درجۀ سانتیگراد را نشان میدهد. z رابطۀ بین دما و غیرفعال شدن میکروبی را نشان میدهد و بر حسب K (درجه کلوین به عنوان واحد دمای مطلق) بیان میگردد.
این مقادیر، بر اساس محاسبۀ پارامترهای استریلیزاسیون برای فرآیندها و با استفاده از پارامترهای استریلیزاسیون استاندارد هستند.
| میکروارگانیسم (سوسپانسیون اسپور در آب) | مقدار D برحسب دقیقه در 115 درجۀ سانتیگراد (D115°C) | مقدار D برحسب دقیقه در 121 درجۀ سانتیگراد (D121°C) | مقدار z (کلوین) |
| Geobacillus stearothermophilus | 15 الی 24 | 5/1 الی 4 | 6 الی 7 |
| Bacillus atrophaeus | 2/2 | 4/0 الی 7/0 | 8 الی 13 |
| Bacillus megaterium | 025/0 | 04/0 | 7 |
| Clostridium sporogenes | 8/2 الی 6/3 | 8/0 الی 4/1 | 13 |
جدول 1: مقادیر D و z برای برخی از باکتریهای تشکیلدهندۀ اسپور (بر اساس مقالۀ والهابر، 1998)
بر اساس فرمول بالا، مقدار D برای «G. stearothermophilus» در دمای 134 درجۀ سانتیگراد، تنها چند ثانیه است.
سایر متغیرهای مشخصۀ مورد استفاده برای فرآیندهای استریلیزاسیون، مانند: «مقدار F»و درجۀ «کشندگی»در اینجا به تفصیل مورد بحث قرار نخواهند گرفت.
اسپورها
تعدادی از گروههای باکتریها (باکتریهای تشکیلدهندۀ اسپور) میتوانند کپسولهای به شدت مقاومی (اسپورها) را در مواجهه با شرایط محیطی نامطلوب بسازند. غشای پلاسمایی سلول، در طی اسپورزایی تا حد زیادی «ناپدید میشود» و اسپورهای باقیمانده میتوانند برای سالها یا حتی دههها باقی بمانند و از تأثیرات خارجی، مانند: گرما، سرما، خشکی یا قرار گرفتن در معرض مواد ضدعفونیکننده مصون بمانند.
این اسپورهای مقاوم در برابر حرارت، شامل باکتریهایی با پیامدهای جدی در جراحی، مانند: باکتریهای باعث گانگرن گازی (یا ادم گازی) شامل Clostridium perfringens، C. histolyticum، C. novyi و همچنین، ارگانیسم عامل کزاز یعنی Clostridium tetani هستند. در واقع، علت نیاز به استریل کردن ابزارهای جراحی همین است. در حالی که ضدعفونی حرارتی برای باکتریهای دیگری، مانند:Staphylococcus aureus، منجر به عفونت زخم بعد از عمل کافی است.
اثبات استریل بودن
نمیتوان اثبات استریل بودن دستگاه پزشکی را توسط محصول نهایی ارائه کرد. به لحاظ آماری محض، برای آزمایش استریل بودن مبتنی بر مواردی چون غوطهورسازی (دستگاه) در محلول غذایی، به بررسی بیش از یک میلیون نمونه برای نشان دادن SAL 10-6 نیاز است. جدای از واقعیت مبنی بر محتمل بودن سطح بالای آلودگی ثانویه، تشخیص تمامی میکروارگانیسمها یا استفاده از دستگاهها، پس از بررسی امکانپذیر نخواهد بود.
بنابراین، از سالها پیش، از نشانگرهای زیستی برای تأیید اثربخشی استریلیزاسیون استفاده میشود. این امر بدان معنی است که؛ حاملهای میکروبی حاوی اسپورهای G.stearothermophilus دارای مقاومت و جمعیت مشخص (تعداد میکروبی) در معرض پردازش قرار گرفتند و سپس، تحقیقاتی برای بررسی این نکته انجام شد که: «آیا تمامی اسپورها کشته شدهاند یا خیر؟»
در بسیاری از تأسیسات، استفاده از شاخصهای زیستی با آزمایشهای فیزیکی استریلیزاسیون با بخار در محیطهای بهداشتی جایگزین شده است و کل دورۀ فشار و دمای یک چرخه با استفاده از ترموکوپلها و حسگرهای فشار ثبت میشود. بر اساس دمای نظری، میتوان مشخص کرد که: «آیا شرایط بخار اشباع در تمامی نقاط موجود در منابع استریل تضمین شده است یا خیر؟»
راستیآزمایی نتایج تست توسط نشانگرهای زیستی، تا همین اواخر توصیه میشد (و همچنان در برخی موارد توسط مقامات مقرر میشود)، اما در حال حاضر میتوان آن را در مورد دستگاههای استریلکنندۀ تحت آزمایشهای ترموالکتریک سالانه یا دارای فرآیندهای معتبر مبتنی بر EN ISO 17665 حذف کرد.
تأیید فرآیندهای استریلیزاسیون در بسیاری از کشورها، الزامی قانونی است. بنابراین، فرآیند استریلسازی باید اعتبارسنجی شود و مشخص گردد که:« الزامات هر مرحله از فرآیند، به شکل تکرارپذیر برآورده میشوند یا خیر؟»
رفتار کشتن
اساساً انواع مختلف فرآیندهای قابل استفاده برای استریلیزاسیون، از نظر اصل عمل متفاوت هستند؛ در استریلیزاسیون با بخار، میکروارگانیسمها سریعاً از طریق دناتوره شدن (تخریب) پروتئینها کشته میشوند. در مقابل، بخار ابَرگرما دیده برای کشتن، به زمان طولانیتر و دمای بسیار بالاتری نیاز دارد؛ زیرا میکروارگانیسمها در چنین شرایطی از طریق فرآیندهای اکسیداسیون کشته میشوند. استریلیزاسیون در بخار ابَرگرمادیده مشابه استریلیزاسیون با هوای گرم (180 درجۀ سانتیگراد – 30 دقیقه) است. بخار ابَرگرما دیده، دارای تأثیری منفی بر فرآیند استریلیزاسیون است، زیرا این بخار، به طور کلی به اندازۀ کافی متراکم نمیشود و تنها بخار قادر به متراکم شدن خواهد توانست تا انرژی لازم را به شکل گرمای آزاد شده در حین تراکم به لوازم استریل منتقل کند.
فرآیند استریلیزاسیون، باید شواهدی مبنی بر این نکته را نشان دهد که؛ سطح تضمین استریل بودن (SAL = احتمال وجود یک میکروارگانیسم برابر با 1 به 6-10 یا کمتر از آن) برای بار دستگاه استریلکنندۀ مربوطه به دست آمده است. شرایط استریلیزاسیون مشخص شده باید بر اساس یکی از موارد زیر باشد:
- رابطۀ دما / زمان اثبات شده، یا:
- تجربۀ بار زیستی (بار میکروبی) روی تجهیزات پزشکی مربوطه و مشخصات مقاومت این میکروارگانیسمها.
در محیط مراقبتهای بهداشتی، تنها از فرآیندهای برآوردهکنندۀ شرایط اول استفاده میشود.
برخلاف انتظار، این موارد در دمای بالاتر از حداکثر محدودۀ دمایی زیستپذیر برای میکروارگانیسمها، به طور ناگهانی پس از زمان مواجهۀ مشخص کشته نمیشوند، بلکه کاهش تعداد میکروبهای منطبق با منحنی غیرفعالسازی اتفاق میافتد و مشابه واکنشی شیمیایی آشکار میشود. میکروارگانیسمها، از شروع این فاصلۀ مواجهه در راستای تابع لگاریتمی از بین میروند. مثال زیر با هدف توضیح چگونگی انجام این کار در استریلیزاسیون با بخار ارائه شده است.
بخار اشباع، دارای محتوای گرمایی (انرژی) بالایی است که از طریق تراکم به لوازم استریل خنکتر منتقل میشود و در نتیجه، تمامی میکروارگانیسمهای موجود را از بین میبرد. اما از آنجا که انرژی آزاد شده از بخار؛ به طور یکنواخت توزیع نشده و در نتیجه، تراکم در تمامی نقاط به صورت همزمان اتفاق نمیافتد، نمیتوان تمامی میکروارگانیسمها را به شکل همزمان از بین برد.
منحنی بقای شکل 1، این فرآیند را بر روی نمودار نشان میدهد.
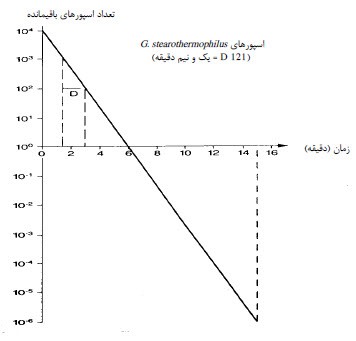
شکل 1: منحنی بقای اسپورهای G. stearothermophilus در بخار اشباع شده در دمای 121 درجۀ سانتیگراد،
به عنوان تابعی از تعداد میکروبهای پایه (بر اساس مقالۀ والهابر، 1988)
بر اساس شکل بالا میتوان متوجه شد که زمان لازم برای از بین بردن میکروارگانیسمهای موجود، به تعداد میکروبهای پایه بستگی دارد. برای یک میکروارگانیسم مقاوم در برابر حرارت (به عنوان مثال: Clostridium perfringens) با مقدار D121°C 5/1 دقیقه و تعداد میکروبی پایۀ 10000 به 15 دقیقه بخار اشباع و دمای 121 درجۀ سانتیگراد برای رسیدن به SAL 10-6 نیاز است. همانطور که اشاره شد، در حال حاضر فرض میشود که مواد نیازمند استریل بودن، پس از آلودگیزدایی تا حد زیادی عاری از میکروارگانیسمهای مقاوم در برابر حرارت هستند و میتوان تعداد میکروبی پایۀ 0+ را در نظر گرفت. با این حال، در واقع، اینجا از سناریوی بدترین حالت ممکن مبتنی بر مقدار D121°C 5/2 دقیقه استفاده میشود تا حرکت منحنی به محدودۀ منفی محدود شود (شکل 2 را ببینید).
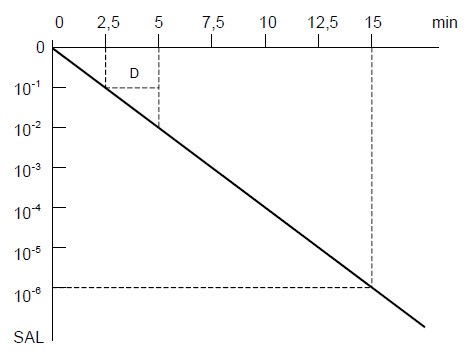
شکل 2: رابطۀ بین مواجهه و SAL در استریلیزاسیون با بخار (فرایند کشتار بیش از حد در 121 درجۀ سانتیگراد)
برای باکتریهای مقاوم در برابر حرارت (اسپورهای G. stearothermophilus با مقدار D121°C 5/2 دقیقه)

